Oorzaken en symptomen van leverpijn of pijn aan de lever
 Leverpijn of pijn aan de lever voel je als pijn onder de ribben (rechts). Er zijn velerlei oorzaken van leverpijn. Pijn aan de lever kan gepaard gaan met andere symptomen, zoals geelzucht, jeuk over het hele lichaam, veel zweten, een sterke lichaamsgeur, een slechte adem, rode kleurverandering van de handpalm, borstvorming bij mannen gynaecomastie) en vergrote testikels, donkergekleurde urine en bleke of grijze ontlasting, gewrichtspijnen, etc. De behandeling hangt af van de onderliggende oorzaak.
Leverpijn of pijn aan de lever voel je als pijn onder de ribben (rechts). Er zijn velerlei oorzaken van leverpijn. Pijn aan de lever kan gepaard gaan met andere symptomen, zoals geelzucht, jeuk over het hele lichaam, veel zweten, een sterke lichaamsgeur, een slechte adem, rode kleurverandering van de handpalm, borstvorming bij mannen gynaecomastie) en vergrote testikels, donkergekleurde urine en bleke of grijze ontlasting, gewrichtspijnen, etc. De behandeling hangt af van de onderliggende oorzaak.
- Leverpijn of pijn in de lever
- Pijn aan de lever rechts: waarom die plek?
- Anatomische positie van de lever
- Leverkapsel en drukgevoeligheid
- Druk op omliggende structuren
- Typische oorzaken van leverpijn aan de rechterkant
- Epidemiologie van leverpijn
- Symptomen van leverziekten
- Oorzaken van leverpijn
- Leververvetting (niet-alcoholische leververvetting, NAFLD)
- Hepatitis (leverontsteking)
- Levercirrose
- Leverabces
- Leverkanker (hepatocellulair carcinoom, HCC)
- Stoffen- of medicijngebruik
- Pijn aan de lever na alcohol: je lever vraagt om een pauze
- Onderzoek en diagnose van leverproblemen
- Bloedonderzoek: de eerste aanwijzingen
- Beeldvormende technieken: kijkje binnenin
- Leverbiopsie: microscopische blik op leverweefsel
- PET-scan: zeldzaam maar nuttig bij leverkanker
- Antimitochondriale antistoffen (AMA) test
- Cholangiografie: zeldzaam onderzoek naar galwegen
- Genetische screening: erfelijke oorzaken opsporen
- Laparoscopie: directe observatie van de lever
- Metabole testen: opsporen van stofwisselingsproblemen
- Behandeling van leverziekten
- Leefstijlveranderingen: de eerste stap naar herstel
- Medicatie: gerichte hulp bij leveraandoeningen
- Levertransplantatie: levensreddend maar zeldzaam
- Endoscopische bandligatie: voorkomen van levensbedreigende bloedingen
- Radiofrequente ablatie (RFA): gerichte behandeling bij leverkanker
- Leverdialyse (MARS-therapie): tijdelijke verlichting bij acuut leverfalen
- Plasmaferese: voor zeldzame auto-immuunziekten
- Genetische therapie: toekomstgerichte aanpak bij erfelijke leverziekten
- Prognose van leverpijn: herstel, gevolgen en levensverwachting
- Complicaties
- Preventie van leverziekten
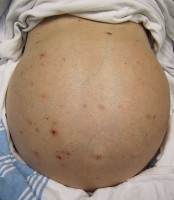 Vochtophoping in de buik (ascites) / Bron: James Heilman, MD, Wikimedia Commons (CC BY-SA-3.0)
Vochtophoping in de buik (ascites) / Bron: James Heilman, MD, Wikimedia Commons (CC BY-SA-3.0)Leverpijn of pijn in de lever
de lever is de grootse klier in het menselijk lichaam. Bij volwassenen vormt de lever twee procent van het lichaamsgewicht en bij kinderen zelfs vijf procent. De lever licht rechts in de bovenbuik. Een leverziekte kan leiden tot pijn aan de lever of leverpijn. Voorbeelden hiervan zijn een vervette lever, een leverbeschadiging (door bijvoorbeeld alcohol of paracetamol), een leverontsteking (hepatitis), levercirrose, (primaire) leverkanker en levercysten. Aandoeningen of problemen in nabijgelegen organen kunnen ook pijn aan de lever veroorzaken, zoals galstenen, waterbuik (ascites), maagslijmvliesontsteking (gastritis), longontsteking en het prikkelbare darm syndroom (PDS).Pijn aan de lever rechts: waarom die plek?
De lever bevindt zich rechtsboven in de buikholte, net onder het middenrif en ribbenboog. Leverpijn wordt daarom meestal aan de rechterkant gevoeld. Hier zijn enkele redenen waarom leverpijn specifiek aan de rechterkant kan optreden:Anatomische positie van de lever
De lever is het grootste orgaan in het lichaam en bevindt zich vooral aan de rechterkant van de buikholte. Door deze ligging drukken ontstekingen of zwellingen in de lever tegen omliggende structuren, zoals het middenrif en de ribbenboog, wat leidt tot een lokaal gevoel van pijn of ongemak aan de rechterkant.Leverkapsel en drukgevoeligheid
De lever zelf heeft geen pijnreceptoren, maar het buitenste vlies (het leverkapsel) dat de lever omhult, is wel gevoelig voor pijn. Bij ontsteking, zwelling of druk zoals bij leververvetting, hepatitis of een abces rekt dit kapsel uit, wat pijn veroorzaakt. Omdat dit kapsel zich aan de rechterkant bevindt, voel je de pijn vaak daar.Druk op omliggende structuren
Bij leverzwelling kunnen andere organen en structuren rondom de lever ook onder druk komen te staan. De lever ligt vlak tegen het middenrif aan, en wanneer deze opzwelt, kan dit ook druk uitoefenen op het middenrif en de rechterlong. Dit kan zelfs leiden tot uitstralende pijn naar de schouder of rug, maar de pijn blijft vaak het meest uitgesproken aan de rechterkant, waar de lever zich concentreert.Typische oorzaken van leverpijn aan de rechterkant
Leverpijn aan de rechterkant is vaak een signaal van onderliggende aandoeningen zoals leververvetting (NAFLD), hepatitis, levercirrose, of zelfs een leverabces. Elk van deze aandoeningen kan druk of zwelling veroorzaken in het leverkapsel of omliggende weefsels, wat verklaart waarom de pijn in deze specifieke regio wordt gevoeld.Leverpijn aan de rechterkant is dus meestal geen toevallige plek, maar een rechtstreeks gevolg van de anatomie en gevoeligheid van het leverkapsel. Het is belangrijk om dit signaal serieus te nemen, want het kan wijzen op een leverprobleem dat aandacht vereist.
Epidemiologie van leverpijn
Leverpijn is een symptoom dat wijst op verschillende onderliggende leveraandoeningen. Deze pijn kan variëren van een vaag ongemak tot een scherpe pijn in de rechterbovenbuik, afhankelijk van de oorzaak en ernst van de aandoening. Hieronder een uitgebreide analyse van de factoren die de prevalentie en verspreiding van leverpijn beïnvloeden, met inbegrip van verschillen in leeftijd, geslacht, genetische aanleg, klimaat en geografie, specifiek voor Nederland, België en overzeese gebiedsdelen.Geslachtsverschillen
Leverpijn en onderliggende leverziekten komen wereldwijd vaker voor bij mannen dan bij vrouwen. Dit verschil wordt deels toegeschreven aan hogere incidenties van alcoholgerelateerde leverziekten en hepatitis B en C bij mannen. In Nederland bijvoorbeeld vertonen mannen tweemaal zo vaak symptomen van leverziekten en leverpijn vergeleken met vrouwen, met 120 gevallen per 100.000 mannen tegenover 60 per 100.000 vrouwen. Alcoholgebruik en blootstelling aan hepatitis C (vooral via risicoberoepen of -gedragingen) spelen hierin een belangrijke rol. Bij vrouwen wordt leverpijn vaak in verband gebracht met niet-alcoholische leververvetting (NAFLD), mede door een grotere incidentie van obesitas en metabool syndroom bij vrouwen boven de 50.
Leeftijdsverschillen: kind versus volwassene
Leverpijn komt zelden voor bij kinderen, maar kan wel optreden bij aangeboren leveraandoeningen zoals galwegatresie of erfelijke aandoeningen zoals de ziekte van Wilson. Bij kinderen zijn erfelijke aandoeningen vaak verantwoordelijk voor symptomen van leverziekte, terwijl bij volwassenen vaak leefstijl- en omgevingsfactoren meespelen. In België heeft ongeveer 1 op de 2.000 kinderen leverproblemen, en bij 30% hiervan treedt leverpijn op. Bij volwassenen wordt leverpijn veelal veroorzaakt door NAFLD, hepatitis of levercirrose, waarbij het risico op pijn toeneemt met de leeftijd, vooral vanaf 40 jaar.
Geografische verschillen: Nederland, België en overzeese gebiedsdelen
In Nederland en België bedraagt de prevalentie van levergerelateerde pijnklachten ongeveer 200 per 100.000 inwoners. De overzeese gebiedsdelen van Nederland, zoals Curaçao en Aruba, kennen echter een verhoogd risico op leverinfecties zoals hepatitis B en C, die vaak samengaan met leverpijn. Dit verhoogde risico komt door migratiepatronen uit Latijns-Amerika en de relatief beperkte toegang tot zorg en preventieve vaccins in sommige gebieden. In Curaçao ligt het aantal levergerelateerde klachten dan ook 1,5 keer hoger dan in Nederland, met 300 gevallen per 100.000 inwoners.
Klimaat en omgevingsfactoren
Leverpijn gerelateerd aan infectieuze oorzaken, zoals hepatitis A en E, komt vaker voor in warme, tropische klimaten, waar de toegang tot schoon water en sanitaire voorzieningen beperkt kan zijn. In Nederland en België zijn deze infecties zeldzaam, met een incidentie van minder dan 1 op de 100.000, terwijl in landen met een tropisch klimaat (zoals delen van Afrika en Zuidoost-Azië) hepatitis A en E vaker leiden tot acute leverpijn. In de Nederlandse overzeese gebieden komen deze infecties ook vaker voor dan op het Europese vasteland, mede door de tropische omgeving en hogere bevolkingsdichtheid.
Wereldwijde verschillen en lifestyle-invloeden
Wereldwijd zijn er grote verschillen in de prevalentie van leverpijn. In West-Europa en de Verenigde Staten is niet-alcoholische leververvetting (NAFLD) de grootste oorzaak van leverklachten en pijn, vaak veroorzaakt door obesitas en een inactieve leefstijl. Ongeveer 25% van de wereldbevolking heeft NAFLD, en van hen ervaart 20% leverpijn of -ongemak als gevolg van ontsteking en fibrose. In Latijns-Amerika en delen van Azië vormen hepatitis B en C de belangrijkste oorzaak van leverpijn, waarbij tot 75% van de mensen met een chronische hepatitis-infectie ooit leverpijn ervaart.
Genetische aanleg en erfelijke leveraandoeningen
Genetische factoren spelen een belangrijke rol bij bepaalde leveraandoeningen die gepaard gaan met leverpijn. Hemochromatose (ijzerstapelingsziekte) komt bijvoorbeeld vooral voor bij mensen van Noordwest-Europese afkomst, met een prevalentie van 1 op de 200 mensen. Deze aandoening kan leverpijn veroorzaken als gevolg van ijzeropslag in de levercellen. In Nederland is 0,5% van de bevolking drager van een mutatie die hemochromatose veroorzaakt. De ziekte van Wilson, gekenmerkt door koperophoping, veroorzaakt leverpijn bij 1 op de 30.000 mensen wereldwijd, en komt iets vaker voor in landen waar familieleden vaker trouwen binnen dezelfde gemeenschap. Vroege detectie van deze genetische aandoeningen kan complicaties en leverpijn voorkomen, vooral in risicogroepen.
Praktijkvoorbeelden en conclusies
Leverpijn als symptoom van onderliggende leverproblemen is divers in oorzaak en komt vaker voor bij mannen en mensen boven de 40 jaar, waarbij genetische aanleg en leefstijl een grote rol spelen. In Nederland en België ligt het aantal gevallen van leverpijn door leveraandoeningen rond de 200 per 100.000 inwoners, terwijl in de tropische, overzeese gebieden dit iets hoger ligt door infectierisicos. Wereldwijd hangt de oorzaak van leverpijn sterk af van regionale verschillen in leefstijl, infecties en genetische factoren.
Preventieve maatregelen zoals vaccinaties, vroege genetische screening en een gezonde leefstijl kunnen de incidentie van leverpijn aanzienlijk verlagen en zorgen voor een betere levergezondheid wereldwijd.
Symptomen van leverziekten
Meer dan honderd verschillende typen leverziekten zijn er bekend en de symptomen kunnen sterk variëren. Bovendien zijn symptomen niet altijd in de vroege stadia van een leverziekte aanwezig. Symptomen kunnen mild en niet-specifiek zijn, zoals een verlies van eetlust, vermoeidheid, algemene malaise, misselijkheid en braken of gewichtsverlies. Dergelijke symptomen kunnen derhalve gemakkelijk voor iets onschuldigs worden aangezien in een vroeg stadium van de ziekte.Symptomen in een later stadium van een leveraandoening
Vergevorderde leverziekte geeft echter enkele belangrijke symptomen, zoals:
- Pijn in de rechter bovenbuik;
- Hepatomegalie (een abnormaal vergrote lever);
- Geelzucht (een gele verkleuring van de huid, het wit van de ogen en nagels);
- Jeuk over het gehele lichaam;
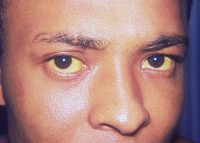 Geelzucht / Bron: Dr. Thomas F. Sellers, Wikimedia Commons (Publiek domein)
Geelzucht / Bron: Dr. Thomas F. Sellers, Wikimedia Commons (Publiek domein) - Gemakkelijk blauwe plekken krijgen;
- Hormonale onbalans;
- Spider angiomen (spider nevus zijn klein, spinachtige capillairen die zichtbaar zijn onder het oppervlak van de huid);
- Encefalopathie (hepatische encefalopathie verwijst naar een afname van de hersenfunctie die optreedt als gevolg van toxische stoffen die zich ophopen in de hersenen omdat de lever niet meer in staat is om deze effectief te elimineren);
- Ascites (oedeem of vochtophoping in de buik);
- Portale hypertensie (een te hoge bloeddruk in de leverpoortader).
Oorzaken van leverpijn
Leververvetting (niet-alcoholische leververvetting, NAFLD)
Niet-alcoholische leververvetting is een veelvoorkomende oorzaak van leverpijn die niet gerelateerd is aan alcoholgebruik. NAFLD ontstaat door vetophoping in de levercellen, vaak als gevolg van overgewicht, een ongezond dieet en een sedentaire levensstijl. Het veroorzaakt meestal een vaag ongemak of zeurende pijn in de rechterbovenbuik. Naar schatting heeft 25% van de wereldbevolking NAFLD, en 20% van hen ervaart pijn door leverontsteking.Hepatitis (leverontsteking)
Hepatitis B en C zijn virale infecties die chronische ontsteking en pijn in de lever kunnen veroorzaken. Hepatitis A en E kunnen leverpijn veroorzaken als ze acuut zijn, vaak vergezeld van symptomen zoals geelzucht en vermoeidheid. Hepatitis B en C kunnen zonder behandeling leiden tot littekenvorming en pijn door levercirrose, een stadium waarbij de lever ernstig beschadigd is. Wereldwijd hebben naar schatting 300 miljoen mensen een chronische hepatitis-infectie.Levercirrose
Levercirrose is een vergevorderde vorm van leverschade waarbij littekenweefsel zich in de lever opbouwt en de normale functie belemmert. Deze aandoening kan leiden tot pijn, vooral wanneer de lever groter wordt door zwelling of vochtophoping. Cirrose kan het gevolg zijn van langdurige hepatitis, alcoholmisbruik of NAFLD. Levercirrose treft wereldwijd ongeveer 2% van de bevolking, met leverpijn als veelvoorkomend symptoom in gevorderde stadia.Leverabces
Een leverabces is een met pus gevulde holte in de lever, meestal veroorzaakt door een bacteriële of parasitaire infectie. Dit abces kan ernstige, scherpe pijn in de rechterbovenbuik veroorzaken, vaak vergezeld van koorts en zweten. Leverabcessen komen relatief zelden voor, maar kunnen levensbedreigend zijn als ze niet snel worden behandeld. Jaarlijks worden in Nederland en België enkele honderden gevallen van leverabcessen gemeld.Leverkanker (hepatocellulair carcinoom, HCC)
Leverkanker kan in een vroeg stadium geen symptomen veroorzaken, maar als de tumor groeit, kan het pijn en ongemak in de buik veroorzaken. HCC komt vaker voor bij mensen met langdurige leveraandoeningen zoals hepatitis en cirrose. Wereldwijd treft leverkanker ongeveer 800.000 mensen per jaar, en leverpijn is een van de meest voorkomende symptomen in de latere stadia.Stoffen- of medicijngebruik
Langdurig gebruik van bepaalde medicijnen, zoals paracetamol in hoge doseringen, en blootstelling aan chemische stoffen kan leverschade veroorzaken. Pijn ontstaat doordat de lever overbelast raakt en niet alle giftige stoffen kan verwerken, wat kan leiden tot ontsteking en beschadiging. Leverpijn door medicijngebruik wordt in de medische wereld steeds meer herkend als een probleem, vooral bij zelfmedicatie en langdurig gebruik van pijnstillers.Pijn aan de lever na alcohol: je lever vraagt om een pauze
Een avondje gezellig drinken kan soms gevolgd worden door een vaag, zeurend gevoel in je rechterbovenbuik de plek waar je lever zit. Leverpijn na alcoholconsumptie is een signaal dat je lever overbelast is en moeite heeft om de alcohol af te breken. Dit ongemak, dat kan variëren van een lichte druk tot een scherpere pijn, wijst erop dat je lever wat tijd en rust nodig heeft om te herstellen.Wanneer we drinken, werkt de lever hard om alcohol als giftige stof af te breken en uit het lichaam te verwijderen. Bij te veel alcohol, vooral wanneer dit regelmatig gebeurt, kan het leverweefsel geïrriteerd raken en zelfs licht ontstoken worden, wat pijn veroorzaakt. Deze pijn ontstaat vaak door een ophoping van afvalstoffen in de lever, die het orgaan kwetsbaarder maken voor beschadiging en ontsteking.
Bij regelmatig alcoholgebruik kan leververvetting optreden, een vroege fase van leverschade waarbij vet zich ophoopt in de levercellen. Dit kan al binnen een paar weken ontstaan bij overmatig drinken en veroorzaakt vaak zeurende pijn of een ongemakkelijk gevoel in de buikstreek. In sommige gevallen kan het herstelproces na een alcoholvrije periode van enkele weken de pijn verminderen en de lever helpen om vetafzetting af te breken en te herstellen.
Leverpijn na alcohol is geen onschuldig signaal en kan een vroege waarschuwing zijn voor beginnende leverschade. Door matig te drinken en regelmatig een 'pauze' te nemen, geef je je lever de kans om zich te regenereren en weer optimaal te functioneren.
Onderzoek en diagnose van leverproblemen
Leveronderzoek kan variëren van veelgebruikte bloedtesten tot gespecialiseerde technieken die diepere inzichten geven. Bij klachten zoals pijn in de leverstreek, vermoeidheid, of geelzucht kan een combinatie van eenvoudige en geavanceerde onderzoeken helpen om de oorzaak vast te stellen. Hieronder een overzicht van zowel gangbare als zeldzamere technieken voor een nauwkeurige leverdiagnose.Bloedonderzoek: de eerste aanwijzingen
Een standaard bloedtest is meestal de eerste stap. Hierbij wordt gekeken naar leverenzymen zoals ALAT, ASAT, en bilirubine, die stijgen bij leverschade. Verhoogde ALAT- en ASAT-waarden kunnen wijzen op leverontsteking, terwijl een hoog bilirubine-gehalte vaak wijst op galproblemen of geelzucht. Daarnaast worden vaak markers voor hepatitis B en C meegenomen. Bloedonderzoek is eenvoudig, snel, en biedt al een goed eerste beeld van de levergezondheid.Beeldvormende technieken: kijkje binnenin
Echografie van de lever is een van de meest gebruikte technieken om naar de structuur van de lever te kijken. Het kan vergroting, vetophoping (bijvoorbeeld bij leververvetting), cystes, of tumoren in beeld brengen. CT-scans en MRI-scans bieden een nog gedetailleerder beeld en worden gebruikt wanneer er verdacht weefsel of tumoren zijn die verder onderzocht moeten worden. Voor levercirrose is elastografie (FibroScan) populair, een techniek die de stijfheid van de lever meet en helpt bij het vaststellen van fibrose of littekenvorming.Leverbiopsie: microscopische blik op leverweefsel
Bij onduidelijke resultaten of verdenking van een ernstige aandoening kan een leverbiopsie nodig zijn. Een klein stukje leverweefsel wordt dan via een dunne naald verwijderd voor microscopisch onderzoek. Hiermee kan men leverontsteking, fibrose en de oorzaak van de aandoening nauwkeurig vaststellen. Hoewel een biopsie een invasieve procedure is, blijft het een gouden standaard voor een definitieve diagnose van aandoeningen zoals NASH (niet-alcoholische steatohepatitis).PET-scan: zeldzaam maar nuttig bij leverkanker
Een positronemissietomografie (PET-scan) wordt minder vaak uitgevoerd, maar is zeer nuttig bij het opsporen van leverkanker of uitzaaiingen. Door middel van een radioactieve marker die zich ophoopt in kankercellen, kan de scan zelfs kleine afwijkingen detecteren. Deze techniek is vooral waardevol wanneer andere scans niet eenduidig zijn, en geeft vaak aanvullende informatie over de aard en de verspreiding van leverkanker.Antimitochondriale antistoffen (AMA) test
Bij zeldzame auto-immuun leveraandoeningen, zoals primaire biliaire cirrose (PBC), kan de AMA-test worden gebruikt. Deze bloedtest zoekt naar specifieke antilichamen die wijzen op een auto-immuunreactie tegen de galwegen in de lever. Hoewel PBC niet veel voorkomt, is deze test onmisbaar voor een juiste diagnose en kan hij helpen om tijdig met immuunonderdrukkende therapie te starten.Cholangiografie: zeldzaam onderzoek naar galwegen
Bij verdenking op galwegproblemen, zoals galstenen of tumoren in de galwegen, kan een cholangiografie worden uitgevoerd. Dit gebeurt vaak endoscopisch (ERCP) waarbij een contrastvloeistof via een dunne slang in de galwegen wordt gespoten om de doorgang zichtbaar te maken. Een MRCP (magnetische resonantie cholangiopancreatografie) biedt een niet-invasieve variant met een MRI-scan en wordt ingezet wanneer invasieve technieken minder wenselijk zijn.Genetische screening: erfelijke oorzaken opsporen
Bij verdenking op erfelijke aandoeningen, zoals hemochromatose (ijzerstapelingsziekte) of de ziekte van Wilson (koperopstapeling), kan genetisch onderzoek verheldering bieden. Met een simpele bloedtest wordt gekeken naar specifieke genetische markers die deze aandoeningen veroorzaken. Genetische screening is zeldzamer, maar wordt steeds vaker toegepast bij jonge patiënten met onverklaarde leverschade.Laparoscopie: directe observatie van de lever
Laparoscopie is een kijkoperatie die gebruikt kan worden als beeldvorming en biopsieën geen eenduidige diagnose opleveren. Hierbij wordt een dunne camera via een kleine insnede in de buik ingebracht, waarmee de arts direct naar de lever en omliggende structuren kan kijken. Deze techniek is invasiever en wordt zelden toegepast, maar kan in lastige gevallen een belangrijke diagnose opleveren.Metabole testen: opsporen van stofwisselingsproblemen
Bij verdenking op zeldzame metabole aandoeningen die de lever beïnvloeden, zoals glycogeenstapelingsziekten of lysosomale stapelingsziekten, kunnen specifieke metabole testen uitgevoerd worden. Deze testen meten de concentraties van bepaalde stoffen in het bloed of weefsel, die wijzen op een stofwisselingsstoornis. Hoewel zeldzaam, zijn deze onderzoeken cruciaal bij erfelijke ziekten die op jonge leeftijd al leverschade veroorzaken.Deze mix van onderzoeken helpt om een nauwkeurige diagnose te stellen, van standaard bloedtesten tot gespecialiseerde beeldvormings- en genetische onderzoeken. Door een combinatie van deze technieken kan een behandeling worden aangepast aan de specifieke leveraandoening, wat de kans op herstel en levenskwaliteit aanzienlijk verhoogt.
Behandeling van leverziekten
Leverziekten kennen een breed scala aan behandelmogelijkheden, van veelvoorkomende leefstijlinterventies tot zeldzame medische ingrepen. Afhankelijk van de oorzaak en ernst, kan de behandeling variëren van een eenvoudige dieetaanpassing tot geavanceerde technieken. Hieronder een overzicht van zowel gangbare als zeldzamere behandelingen en hun effectiviteit.Leefstijlveranderingen: de eerste stap naar herstel
Voor leververvetting (NAFLD) en milde leverontsteking is een gezondere leefstijl vaak het meest effectief. Zo kan 5-10% gewichtsverlies de vetophoping in de lever met 30% verminderen en het risico op verdere ontsteking verlagen. Ook het beperken van alcoholgebruik helpt de lever te ontlasten. Een gezond dieet rijk aan vezels, groenten en onverzadigde vetten ondersteunt het herstel en verbetert de leverfunctie in de meeste gevallen al binnen enkele maanden.Medicatie: gerichte hulp bij leveraandoeningen
Bij hepatitis B en C zijn antivirale medicijnen zoals tenofovir en entecavir effectief om de virale lading te verminderen en verdere leverschade te voorkomen. Voor hepatitis C is met Direct-Acting Antivirals (DAAs) zoals sofosbuvir zelfs een genezingspercentage van 95% haalbaar. Medicatie wordt ook ingezet bij auto-immuunhepatitis, waarbij immuunonderdrukkende medicijnen de leverontsteking effectief kunnen terugdringen.Levertransplantatie: levensreddend maar zeldzaam
Voor ernstige levercirrose en leverfalen kan een levertransplantatie de enige optie zijn. In Nederland worden jaarlijks zon 200 levertransplantaties uitgevoerd, met een succespercentage van ongeveer 85-90% na één jaar. Hoewel dit een ingrijpende behandeling is, kan het een levensreddende optie zijn voor patiënten in vergevorderde stadia van leverziekte. Het tekort aan donoren maakt levertransplantatie echter een zeldzame en gewilde ingreep.Endoscopische bandligatie: voorkomen van levensbedreigende bloedingen
Bij levercirrose kunnen vergrote bloedvaten (varices) in de slokdarm levensgevaarlijke bloedingen veroorzaken. Endoscopische bandligatie is een behandeling waarbij rubberen bandjes rond deze bloedvaten worden aangebracht om ze af te sluiten. Deze techniek is effectief in 70-80% van de gevallen en voorkomt veel complicaties. Het is een relatief eenvoudige, maar levensreddende procedure bij cirrosepatiënten.Radiofrequente ablatie (RFA): gerichte behandeling bij leverkanker
Voor kleine leverkankertumoren kan radiofrequente ablatie (RFA) worden ingezet. Hierbij wordt een naald in de tumor geplaatst, waarna radiofrequente energie de tumor verhit en vernietigt. Met RFA kunnen kleine tumoren in 80-90% van de gevallen effectief worden behandeld, zonder de noodzaak van een volledige leveroperatie. Deze techniek is minder belastend en biedt goede resultaten bij vroegtijdig ontdekte tumoren.Leverdialyse (MARS-therapie): tijdelijke verlichting bij acuut leverfalen
MARS (Molecular Adsorbents Recirculating System) is een vorm van leverdialyse die tijdelijk ondersteuning biedt bij acuut leverfalen. De techniek filtert giftige stoffen uit het bloed en verlicht symptomen zoals leverpijn en geelzucht, wat de overlevingskansen bij leverfalen aanzienlijk kan verhogen. In Europa worden MARS-systemen vooral ingezet als tijdelijke maatregel bij leverfalenpatiënten die wachten op een transplantatie.Plasmaferese: voor zeldzame auto-immuunziekten
Bij auto-immuun aandoeningen zoals primaire biliaire cirrose (PBC) of primaire scleroserende cholangitis (PSC) kan plasmaferese worden ingezet om antistoffen uit het bloed te verwijderen die leverontsteking veroorzaken. Deze techniek is zeldzaam maar biedt verlichting bij ernstige aanvallen en kan helpen om het immuunsysteem te reguleren. Bij patiënten met chronische auto-immuunhepatitis vermindert plasmaferese de symptomen in 60-70% van de gevallen.Genetische therapie: toekomstgerichte aanpak bij erfelijke leverziekten
Bij aandoeningen zoals de ziekte van Wilson en hemochromatose wordt steeds vaker genetische therapie onderzocht. Met gentherapie worden de defecte genen gecorrigeerd of genen toegevoegd om de schadelijke effecten van ijzer- of koperophoping te verminderen. Hoewel deze behandelingen nog in onderzoek zijn, biedt genetische therapie een veelbelovende toekomst voor patiënten met erfelijke leverziekten.Prognose van leverpijn: herstel, gevolgen en levensverwachting
De prognose voor leverpijn hangt sterk af van de oorzaak, de mate van leverschade en de snelheid waarmee wordt ingegrepen. Met tijdige behandeling en aanpassing van de leefstijl kan het herstel vaak gunstig zijn, maar bij progressieve leverziekten zijn de vooruitzichten soms minder positief. Hier een overzicht van de prognose voor verschillende oorzaken van leverpijn.Leververvetting (NAFLD) en leverpijn
Bij niet-alcoholische leververvetting (NAFLD) is de prognose over het algemeen goed als er vroegtijdig wordt ingegrepen. Met gewichtsverlies en gezondere eetgewoonten kan de lever vaak herstellen, en in 80% van de gevallen kan verdere pijn en ontsteking worden voorkomen. Zonder behandeling kan NAFLD echter overgaan in niet-alcoholische steatohepatitis (NASH), wat kan leiden tot fibrose en cirrose. In dat geval is de kans op herstel kleiner, en de levensverwachting kan dalen met 10-15 jaar.
Alcoholische leverziekten
Leverpijn door alcoholmisbruik kan wijzen op beginnende leverschade. Bij leververvetting door alcohol herstelt de lever zich doorgaans binnen enkele weken tot maanden na het stoppen met drinken, en de pijn verdwijnt vaak volledig. Als de pijn echter door alcoholische hepatitis of cirrose komt, is de prognose minder gunstig. Zonder alcohol te blijven drinken kan het risico op progressie naar leverfalen worden verlaagd, maar bij gevorderde cirrose blijft het sterftecijfer binnen vijf jaar tussen 50-70%.
Hepatitis en leverpijn
Bij chronische hepatitis B en C hangt de prognose sterk af van de behandeling. Met antivirale therapieën kan de virale lading worden verminderd en de leverschade worden afgeremd, wat de pijn aanzienlijk kan verlichten. Bij hepatitis C zijn met Direct-Acting Antivirals (DAAs) hoge genezingspercentages haalbaar, wat een gunstige prognose geeft. Zonder behandeling kan hepatitis echter overgaan in chronische ontsteking en cirrose, met een verhoogd risico op leverkanker en een levensverwachting die tot 15 jaar korter kan zijn.
Levercirrose en leverpijn
Bij levercirrose varieert de prognose afhankelijk van het stadium. In vroege stadia kan de progressie worden vertraagd door risicofactoren zoals alcohol en hepatitis aan te pakken. In vergevorderde stadia, waarbij symptomen zoals ascites en leverpijn optreden, daalt de levensverwachting aanzienlijk, en zonder transplantatie is de gemiddelde overleving 1-2 jaar. Met een levertransplantatie kan de levensverwachting aanzienlijk verbeteren, met een vijfjaarsoverleving van 85-90%.
Leverabces en acute leverpijn
Leverpijn door een leverabces kan bij tijdige behandeling met antibiotica en drainage volledig verdwijnen. Bij een vroegtijdige diagnose is de prognose doorgaans goed, en de lever herstelt vaak zonder blijvende schade. Zonder behandeling kan een leverabces zich verspreiden en levensbedreigend worden, met een sterftecijfer tot 15%.
Leverkanker en leverpijn
De prognose voor leverkanker (HCC) hangt af van de fase waarin de kanker wordt ontdekt. Bij vroege opsporing kan een combinatie van chirurgie, radiofrequente ablatie of transplantatie de levensverwachting aanzienlijk verlengen, met een vijfjaarsoverleving van 30-60%. In vergevorderde stadia blijft de prognose echter slecht, met een gemiddelde overleving van minder dan één jaar, waarbij pijnverlichting en palliatieve zorg centraal staan.
Erfelijke aandoeningen en leverpijn
Voor erfelijke aandoeningen zoals hemochromatose en de ziekte van Wilson is de prognose sterk afhankelijk van vroege opsporing en behandeling. Bij hemochromatose kan regelmatige aderlating het ijzergehalte verlagen en verdere schade voorkomen, wat de levensverwachting normaliseert. Bij de ziekte van Wilson helpen koperbindende medicijnen om de symptomen onder controle te houden. Zonder behandeling kunnen deze aandoeningen echter leiden tot ernstige leverschade en vroegtijdige sterfte.
Complicaties
Leverpijn kan een signaal zijn van onderliggende leverproblemen die, als ze onbehandeld blijven, tot ernstige complicaties kunnen leiden. Hieronder de meest voorkomende complicaties bij leverpijn, van mild tot levensbedreigend.Ascites: vochtophoping in de buik
Bij levercirrose of chronische leverontsteking kan er zich vocht ophopen in de buikholte, wat leidt tot een opgeblazen gevoel en ongemak. Deze aandoening, ascites, treedt op bij ongeveer 50% van de patiënten met gevorderde leverziekte. Zonder behandeling kan ascites infecteren en leiden tot spontane bacteriële peritonitis (SBP), een levensbedreigende complicatie.
Spontane bacteriële peritonitis (SBP)
SBP is een ernstige infectie van het buikvlies die kan optreden bij ascites. Het treft jaarlijks 10-30% van de patiënten met ascites door levercirrose en heeft een hoog sterftecijfer van 20-30% zonder snelle behandeling. Symptomen omvatten koorts, buikpijn en verwardheid. Antibiotica kunnen helpen, maar preventie door dieet en vochtbeheersing is essentieel.
Hepatische encefalopathie (HE)
Leverziekten kunnen leiden tot ophoping van giftige stoffen in het bloed, wat bijdraagt aan hepatische encefalopathie. HE veroorzaakt neurologische problemen zoals verwardheid, geheugenverlies en zelfs coma. Ongeveer 30-45% van de patiënten met gevorderde leverziekte ontwikkelt HE, en zonder behandeling kan dit de levensverwachting halveren.
Varicesbloedingen in slokdarm en maag
Bij verhoogde druk in de poortader ontstaan soms uitgezette bloedvaten (varices) in de slokdarm en maag. Deze kunnen plotseling scheuren, wat leidt tot levensbedreigende bloedingen. Circa 5-15% van de patiënten met levercirrose ervaart jaarlijkse varicesbloedingen, met een sterfterisico tussen 15-30% bij een eerste bloeding. Endoscopische bandligatie kan deze complicatie effectief voorkomen.
Hepatorenaal syndroom (HRS)
HRS is een ernstige nierfunctiestoornis die voorkomt bij levercirrose en leverfalen. Door de slechte doorbloeding van de nieren, treedt HRS op bij ongeveer 8-12% van de patiënten met gevorderde leverziekte. Zonder behandeling is de overlevingstijd bij HRS meestal enkele weken tot maanden, en een levertransplantatie is vaak de enige oplossing.
Leverkanker (hepatocellulair carcinoom, HCC)
Leverkanker kan ontstaan als gevolg van langdurige leverontsteking en cirrose. HCC ontwikkelt zich bij 3-5% van de patiënten met cirrose per jaar en leidt vaak tot pijn, gewichtsverlies en geelzucht. Zonder behandeling blijft de prognose bij HCC zeer slecht, met een vijfjaarsoverleving van minder dan 20%. Regelmatige screening en vroege opsporing zijn cruciaal.
Malabsorptie en ondervoeding
Chronische leverziekten kunnen de opname van voedingsstoffen verstoren, wat leidt tot ondervoeding en vermoeidheid. Naar schatting 65-90% van de patiënten met levercirrose lijdt aan ondervoeding, wat hun herstel bemoeilijkt en de kans op complicaties verhoogt. Dieetadviezen en supplementen kunnen helpen om de voedingsbalans te verbeteren.
Verhoogd infectierisico
Mensen met leverziekte hebben vaak een verzwakt immuunsysteem, waardoor ze vatbaarder zijn voor infecties zoals longontsteking en urineweginfecties. De incidentie van infecties bij cirrosepatiënten is twee tot drie keer hoger dan bij de algemene bevolking, wat preventieve maatregelen zoals vaccinatie extra belangrijk maakt.
Preventie van leverziekten
Een gezonde lever is cruciaal voor het filteren van toxines, het verwerken van voedingsstoffen en het onderhouden van een goede stofwisseling. Met een aantal preventieve maatregelen kan je de kans op leverziekten aanzienlijk verkleinen. Hier een uitgebreid overzicht met zowel bekende als unieke preventieve tips, ondersteund door cijfers en feiten.Beperk alcoholconsumptie: geef je lever een pauze
Overmatig alcoholgebruik is een van de grootste veroorzakers van leverziekten, waaronder leververvetting, hepatitis en cirrose. Door het aantal glazen te beperken tot maximaal één per dag voor vrouwen en twee voor mannen kan je het risico op leverschade met 50% verlagen. Voor wie vaak drinkt, is een maand pauze (bijvoorbeeld Dry January) een gezonde gewoonte. Studies tonen aan dat een alcoholvrije maand de levervetafzetting met wel 15% kan verminderen.
Gezonde voeding: je bord als bondgenoot
Voedingsmiddelen zoals groene bladgroenten, vezelrijke granen en omega-3-vetzuren zijn vriendelijk voor de lever en helpen het orgaan om overtollig vet en toxines af te breken. Vermijd bewerkte voedingsmiddelen, transvetten en suikerhoudende dranken deze verhogen de kans op niet-alcoholische leververvetting (NAFLD), wat wereldwijd zon 25% van de bevolking treft. Het mediterraan dieet, rijk aan groenten, olijfolie en vis, verlaagt het risico op leververvetting met 30%.
Beweeg regelmatig: de lever houdt van actie
Bewegen helpt niet alleen om op gewicht te blijven, maar stimuleert ook de doorbloeding en stofwisseling, waardoor de lever beter kan functioneren. Dagelijks minstens 30 minuten matige lichaamsbeweging vermindert de kans op leververvetting met 20%. Zelfs eenvoudige activiteiten zoals wandelen, dansen of yoga helpen om vet in de lever af te breken. Regelmatige beweging verbetert de leverfunctie en houdt het orgaan in optimale conditie.
Houd je gewicht onder controle
Overgewicht, vooral buikvet, verhoogt de kans op leververvetting en ontsteking. Uit onderzoek blijkt dat slechts 5-10% gewichtsverlies kan helpen om de levergezondheid te verbeteren. Gezonde eetgewoonten en regelmatige lichaamsbeweging zijn de sleutel om op gewicht te blijven. Mensen met een Body Mass Index (BMI) van 25 of hoger hebben een verhoogd risico op NAFLD en andere leveraandoeningen. Kleine aanpassingen in de levensstijl kunnen de lever vetvrij houden en ontsteking voorkomen.
Drink voldoende water en blijf gehydrateerd
Water helpt de lever om afvalstoffen efficiënt af te voeren. Een glas water met een schijfje citroen in de ochtend kan een stimulerend effect hebben op de leverfunctie. Hydratatie ondersteunt de lever bij het verwerken van gifstoffen en voorkomt dat schadelijke stoffen zich ophopen. Streef naar minimaal twee liter water per dag, afhankelijk van je behoeften en activiteiten.
Vaccinaties: een slimme investering in levergezondheid
Hepatitis B en A kunnen ernstige leverschade veroorzaken. Vaccinatie tegen hepatitis B is effectief en verlaagt de kans op infectie met 95%. Hepatitis A komt vaker voor in gebieden met minder hygiënische omstandigheden, en vaccinatie wordt aanbevolen voor reizigers. Jaarlijks beschermt de hepatitis B-vaccinatie duizenden mensen tegen chronische leverinfecties en levert zo een belangrijke bijdrage aan levergezondheid wereldwijd.
Wees voorzichtig met medicijnen en supplementen
Veel medicijnen, waaronder paracetamol, kunnen de lever belasten als ze in hoge doseringen worden gebruikt. Lees de bijsluiters en vermijd langdurig gebruik van pijnstillers zonder overleg met een arts. Kruiden- en voedingssupplementen kunnen ook leverreacties veroorzaken, vooral producten zoals groene thee-extract en sommige afslanksupplementen. Wist je dat levertoxiciteit door supplementen jaarlijks duizenden ziekenhuisopnames veroorzaakt? Controleer altijd de veiligheid van supplementen.
Minimaliseer blootstelling aan gifstoffen
Chemische stoffen zoals pesticiden, oplosmiddelen en bepaalde schoonmaakmiddelen belasten de lever. Ventileer goed bij het gebruik van chemische producten en draag handschoenen om contact met de huid te voorkomen. Kies waar mogelijk voor natuurlijke alternatieven. Door chemische blootstelling te beperken, verminder je het risico op toxische belasting van de lever.
Doe aan stressreductie: goed voor lichaam en lever
Langdurige stress verhoogt de productie van stresshormonen zoals cortisol, wat leverontsteking kan bevorderen. Regelmatige ontspanning, meditatie of ademhalingsoefeningen kunnen de lever ondersteunen. Uit onderzoek blijkt dat mindfulness-technieken de cortisolniveaus kunnen verlagen, wat indirect helpt om ontstekingsprocessen in de lever te verminderen.
Screen op erfelijke leverziekten
Bepaalde erfelijke aandoeningen, zoals hemochromatose (ijzeropstapeling) en de ziekte van Wilson (koperstapeling), kunnen leiden tot leverziekten. Door genetische screening en vroege detectie kunnen deze aandoeningen tijdig worden behandeld en verdere schade voorkomen. Voor families met een geschiedenis van leverproblemen is regelmatige screening een effectieve preventieve maatregel.
Uniek: periodieke leverdetox door gezonde gewoonten
Een leverdetox hoeft geen extreme sapkuur te zijn. Door een paar dagen per maand op natuurlijke voeding, minder suiker en plantaardige bronnen te focussen, geef je je lever de ruimte om zichzelf te herstellen. Groenten zoals broccoli, knoflook en kurkuma stimuleren het ontgiftingsproces van de lever. Hoewel een detox dieet niet medisch noodzakelijk is, kan het een gezonde aanvulling zijn op een levervriendelijke levensstijl.
Handen wassen en voedselveiligheid
Hepatitis A kan worden overgedragen door besmet voedsel of water, vooral in risicogebieden. Regelmatig handen wassen en aandacht voor hygiëne tijdens het bereiden van voedsel kan de overdracht van hepatitis A voorkomen. Goed koken en reinigen van voedsel en een goede handhygiëne zijn belangrijke preventieve maatregelen om leverinfecties te vermijden.
Met een combinatie van deze preventieve stappen en een bewuste leefstijl kan je de lever gezond en sterk houden. Leverproblemen kunnen vaak worden voorkomen door gezonde keuzes te maken, zodat je lever zijn vitale werk ongestoord kan blijven doen.
Alcoholische hepatitis: symptomen, oorzaken en behandeling
Alcoholische hepatitis is een ontsteking van de lever door overmatig alcoholgebruik (alcoholhepatitis). Alcoholische hepatitis komt vooral voor bij mensen die gedurende vele jaren duchtig de fles aans…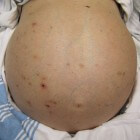
Ascites: symptomen, oorzaken en behandeling vocht in de buik
Ascites of buikwaterzucht duidt op een abnormale ophoping van eiwitbevattend vocht in de buikholte. Ascites geeft vaak geen symptomen bij kleine hoeveelheden vocht in de buik. Bij een beginnende ascit…
Auto-immuun hepatitis: symptomen, oorzaken en behandeling
Auto-immuun hepatitis (AIH) is een ziekte waarbij de lever ontstoken is doordat het afweersysteem zich tegen de lever richt. De oorzaak is onbekend. Er zijn mensen die gedurende langere tijd niets mer…
Frisdrank ongezond: frisdrank leidt tot een vervette lever
Uit Israëlisch onderzoek blijkt dat het dagelijks consumeren van twee blikjes frisdrank of twee glazen fruitsap, op de lange termijn kan leiden tot leverschade. Volgens dr. Nimer Assy, lopen mensen di…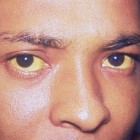
Geelzucht: symptomen, oorzaken en behandeling van icterus
Geelzucht of icterus is geen ziekte of aandoening, maar een verschijnsel of symptoom van een onderliggende aandoening van de lever of galblaas/galwegen. Geelzucht kan als zodanig gepaard gaan met ande…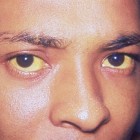
Gele ogen en gele huid: oorzaken, symptomen en behandeling
Gele ogen en een gele huid wijst op geelzucht (icterus), wat geen aandoening op zich is maar een verschijnsel van verschillende aandoeningen van de lever en galblaas. De kleur van de huid en het oogwi…
Gezonde voeding voor de lever: knoflook, walnoten en avocado
Gezonde voeding voor de lever; het draait allemaal om een gezonde levensstijl, waaronder gezonde voeding. Sommige voedingsmiddelen passen in een dieet om je lever te ondersteunen of te o…
Hepatitis A: symptomen, behandeling en vaccinatie
Hepatitis A-symptomen kunnen onder meer bestaan uit misselijkheid, moeheid en gebrek aan eetlust. Hepatitis A is een besmettelijke leverontsteking. De boosdoener is het hepatitis A-virus. Vooral schoo…
Hepatitis B: symptomen, besmetting, gevolgen en behandeling
Hepatitis B-symptomen kunnen bestaan uit vermoeidheid, misselijkheid en braken, verminderde eetlust, spier- en gewrichtspijn en jeuk. Hepatitis B is een ontsteking van de lever die wordt veroorzaakt d…
Hepatitis C-virus: symptomen, oorzaken en behandeling
Hepatitis C blijft meestal onopgemerkt in de acute fase en geeft geen symptomen of klachten. Symptomen die kunnen optreden zijn onder meer vermoeidheid, misselijk en braken, verminderde eetlust, een g…
Hepatitis D-virus: symptomen, oorzaak, behandeling, prognose
Het hepatitis D-virus (HDV) is een incompleet RNA-virus dat voor zijn vermenigvuldiging in de hepatocyt (levercel) afhankelijk is van het hepatitis B-virus. Het hepatitis D-virus heeft dus het hepatit…
Hepatitis E: symptomen, oorzaak, behandeling en prognose
Hepatitis E is een leverontsteking die wordt veroorzaakt door het hepatitis E-virus. De symptomen en het ziekteverloop komen overeen met die van hepatitis A. De meeste mensen die geïnfecteerd raken me…
Hepatitis of leverontsteking: symptomen en behandeling
Hepatitis is een ontsteking van de lever ofwel een leverontsteking. Vaak komt het door een virale infectie. Andere oorzaken zijn ook mogelijk, bijvoorbeeld auto-immuunhepatitis (AIH) en hepatitis die…
Icterus (geelzucht): symptomen, oorzaak en behandeling
Icterus is de medische benaming van 'geelzucht'. Icterus is geen aandoening, maar een symptoom van een onderliggende aandoening of stoornis. Icterus is het symptoom dat je geel ziet. Dit is meestal he…
Jeuk door de lever en leverziekten: symptomen en oorzaken
Jeuk is een vervelende klacht. Jeuk kent ontzettend veel mogelijke oorzaken. Onder meer ziekte aan de lever kan leiden tot jeuk, vaak over je hele lichaam. Je lever is na de huid het grootste orgaan;…
Lentigo, levervlekken, ouderdomsvlekken: gezicht, arm, hand
Ouderdomsvlekken worden ook wel lentigines of levervlekken genoemd. Ouderdomsvlekken zijn goedaardige gepigmenteerde huidafwijkingen (zie foto). Ze treden vooral op bij mensen van 60 jaar en ouder. De…
Lever: functie, werking, ligging en gezond houden van lever
Leverfunctie en waar ligt de lever? Wat zijn functies van de lever en hoe kun je je lever gezond houden? De lever is een vrij groot orgaan van ongeveer 1,5 kilo. De lever ligt rechtsboven in de buikho…
Leveraandoening door alcohol: pijn in de rechter bovenbuik
Een leveraandoening die wordt veroorzaakt door alcohol kan onder meer pijn in de rechter bovenbuik geven. Alcohol-geïnduceerde leverziekten of leveraandoeningen worden zoals de naam al uitdrukt vero…
Leveraandoeningen: symptomen, oorzaken en behandeling
Leveraandoeningen symptomen variëren en zijn afhankelijk van de specifieke leveraandoening. De lever is één van de belangrijkste organen: het vervult zeer veel vitale functies, zoals het neutraliseren…
Leveradenoom: symptomen, oorzaak, behandeling en verwijderen
Een leveradenoom is een goedaardig levergezwel en dus geen kanker. Een leveradenoom of adenoom in de lever groeit onder invloed van het vrouwelijke hormoon oestrogeen. Hoewel een leveradenoom een goed…
Levercirrose: symptomen, leverklachten, oorzaken en alcohol
Levercirrose symptomen variëren al naar gelang het stadium van de ziekte. Levercirrose (of kortweg cirrose) ontstaat langzaam en in het beginstadium heb je vaak niet of nauwelijks klachten. Levercirro…
Levercyste (hepatische cyste): symptomen en behandeling
Een levercyste (hepatische cyste) is een abnormale holte gevuld met vocht in de lever. Een levercyste of cyste in de lever komt vrij frequent voor. Ongeveer 2 tot 5% van de bevolking heeft een cyste i…
Leverfalen: symptomen oorzaak, behandeling en prognose
Leverfalen (leverinsufficiëntie) is een ernstige verslechtering van de leverfuncties. Wat is leverfalen en hoe wordt leverfalen behandeld? Men spreekt van 'leverfalen' bij onvoldoende werking van de l…
Leverfunctieonderzoek: verstoorde leverfunctie symptomen
Leverfunctieonderzoek duidt op bloedonderzoek naar de verschillende functies van de lever (leverfunctie). Er wordt bloed geprikt om inzicht te verkrijgen in de gehaltes van bijvoorbeeld leverenzymen (…
Leverhemangioom: symptomen, oorzaak en behandeling
Een leverhemangioom is een goedaardige tumor in de lever die is samengesteld uit een kluwen van bloedvaten. Een leverhemangioom veroorzaakt doorgaans geen symptomen en vereist geen behandeling. Groter…
Leverkanker: symptomen, behandeling en levensverwachting
Leverkanker symptomen zijn vooral pijn rechtsboven in de buik en vermoeidheid. Andere symptomen van leverkanker zijn onverklaarbaar gewichtsverlies, verlies van eetlust, misselijkheid en overgeven, zw…
Leverontsteking: symptomen en behandeling hepatitis A,B,C,D
Leverontsteking of hepatitis is een ontsteking van de lever. Wat zijn de symptomen van een leverontsteking en hoe wordt een ontsteking behandeld? Leverontsteking of hepatitis wordt vaak veroorzaakt do…
Leverpijn (pijn aan de lever): steken of pijn in leverstreek
Leverpijn of pijn aan de lever voel je als pijn rechtsonder de ribben (de leverstreek). De lever is één van de belangrijkste organen in het verteringsproces; de lever is verantwoordelijk voor de omzet…
Leververvetting: symptomen vette lever of vervette lever
Leververvetting is een vette of vervette lever; wat is de oorzaak van leververvetting? Wanneer er te veel vet in de lever is opgehoopt, dan wordt dit leververvetting of leversteatose genoemd. We sprek…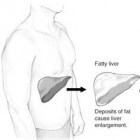
Leververvetting: symptomen, oorzaak en behandeling
Leververvetting duidt op een ophoping van vet in de lever. Leververvetting geeft vaak geen klachten, maar als de ziekte voortschrijdt kunnen klachten ontstaan als jeuk, algehele malaise, moeheid, etc.…
Leverziekten: symptomen, oorzaken, soorten en behandeling
Een leverziekte heeft in de meeste gevallen niets met alcohol te maken. Grofweg 80 procent van alle leverziekten heeft een andere oorzaak, zoals een auto-immuunstoornis of erfelijkheid. De lever speel…
Pijn aan de lever: oorzaken en symptomen van leverpijn
Pijn aan de lever of leverpijn kan verschillende oorzaken hebben, van relatief onschuldig tot ernstig. De lever is verantwoordelijk voor vele functies in het lichaam. Bij een zieke lever kunnen veel z…
Pijn: oorzaken en soorten acute pijn en chronische pijn
Pijn kent verschillende mogelijke oorzaken. Pijn is een onprettige sensorische en/of emotionele ervaring als gevolg van feitelijke of mogelijke weefselschade of verwonding. Soms ontstaat pijn zonder a…
Toxische hepatitis: symptomen, oorzaak en behandeling
Toxische hepatitis is een ontsteking van de lever in reactie op bepaalde stoffen waaraan je blootgesteld bent. Toxische hepatitis kan worden veroorzaakt door alcohol, chemicaliën, medicijnen of voedin…
Uitzaaiingen in de lever: behandeling van levermetastasen
Levermetastasen zijn uitzaaiingen in de lever van kanker (bijvoorbeeld darmkanker) elders in het lichaam. Dit wordt ook wel secundaire leverkanker genoemd; primaire leverkanker begint in de lever zelf…
Vergrote lever: oorzaken en symptomen van leververgroting
De medische benaming van een vergrote lever of leververgroting is 'hepatomegalie'. Er wordt van een vergrote lever of hepatomegalie gesproken als de lever 2 tot 4 centimeter onder de ribbenboog (door…
Vlekken op de lever: oorzaken van vlekken op de lever
Door echografie kunnen mogelijke afwijkingen in de vorm van 'vlekken op de lever' zichtbaar worden. Echografie is een onderzoek waarbij geluidsgolven met een hoge frequentie vanuit een sonde op bijvoo…Gepubliceerd door Tartuffel op 06-03-2017, laatst gewijzigd op 26-10-2024. Het auteursrecht (tenzij anders vermeld) van deze special ligt bij de infoteur. Zonder toestemming van de infoteur is vermenigvuldiging verboden.
Bronnen en referenties
- Inleidingsfoto: Chombosan/Shutterstock
- Frans van den Berg. Toegepast fysiologie: fysiologie van de organen. Uitgeverij Lemma BV, Utrecht, 2001.
- http://www.newhealthguide.org/Liver-Pain-Symptoms.html
- http://www.news-medical.net/health/Liver-disease-symptoms.aspx
- Rubrieken
- 2595 Mens en Gezondheid
- 243 Mens en Samenleving
- 28 Hobby en Overige
- 23 Wetenschap
- 19 Dier en Natuur
- 16 Zakelijk
- 11 Kunst en Cultuur
- Meer rubrieken
- Populaire specials
- Zelfzorgmiddelen
- Gevoelloosheid
- Persoonlijkheidsstoornissen
- Nagelaandoeningen
- Waarden bloedonderzoek
- Gevoelloze vingers
- Leveraandoeningen
- Meer specials...